Spargel und Gicht: Was ist der aktuelle Kenntnisstand?
28.04.21OxiPur
Jedes Jahr ab Mitte April beginnt sie wieder: die Spargelzeit. Dann findet man die leckeren grünen und weißen Stangen aus deutscher Ernte überall. Viele können den Beginn kaum erwarten und freuen sich auf Spargel in zahllosen Variationen. Allerdings gilt Spargel auch als purinreiches Gemüse und viele Menschen mit Gicht meiden ihn deswegen. Ist diese Einschränkung wirklich nötig?

Was viele nicht wissen: Grüner und weißer Spargel stammen eigentlich von der gleichen Pflanze. Wird der Spargel geerntet, solange der Trieb noch unter der Erde ist, bleibt er weiß. Sobald der Trieb mit Sonnenlicht in Kontakt kommt, verfärbt er sich grün. Der Anbau von weißem Spargel ist sehr aufwändig, deswegen wird in vielen Ländern der Erde hauptsächlich grüner Spargel gegessen.
Beide Varianten des Spargels sind sehr gesund, da sie sehr ballaststoffreich sind und viele Vitamine und Mineralstoffe enthalten – hier sind besonders die Folsäure, B-Vitamine, Vitamin C und Kalium hervorzuheben. Der grüne Spargel enthält eine höhere Konzentration an gesundheitsförderlichen Flavonoiden, da er sich – ohne Schutz des Bodens – vor vielen Umwelteinflüssen schützen muss. Diese sekundären Pflanzenstoffe haben starke antioxidative und entzündungshemmende Eigenschaften.
Spargel hat auch einen niedrigen glykämischen Index und einen für Gemüse vergleichsweise hohen Eiweißgehalt. Der Puringehalt ist im Vergleich zu anderen Gemüsesorten aber tatsächlich sehr hoch, vor allem wenn man berücksichtigt, dass man ihn hierzulande in relativ großen Portionen verzehrt.
Spargel ist ein sehr vielseitiges Gemüse und lässt sich wunderbar für die unterschiedlichsten Gerichte verwenden. Ein klassisches Spargelmenü besteht aus folgenden Zutaten:
Den Puringehalt kann man ganz einfach mit dem Purinrechner in der App OxiPur herausfinden. Doch die App kann noch wesentlich mehr: man kann sich nicht nur einen Überblick über die Purinmenge (ausgedrückt als Harnsäureäquivalente) verschaffen, sondern erhält auch gleichzeitig einen Überblick über alle anderen Inhaltsstoffe des Spargelmenüs. Für unser Menü von oben sieht das dann so aus:
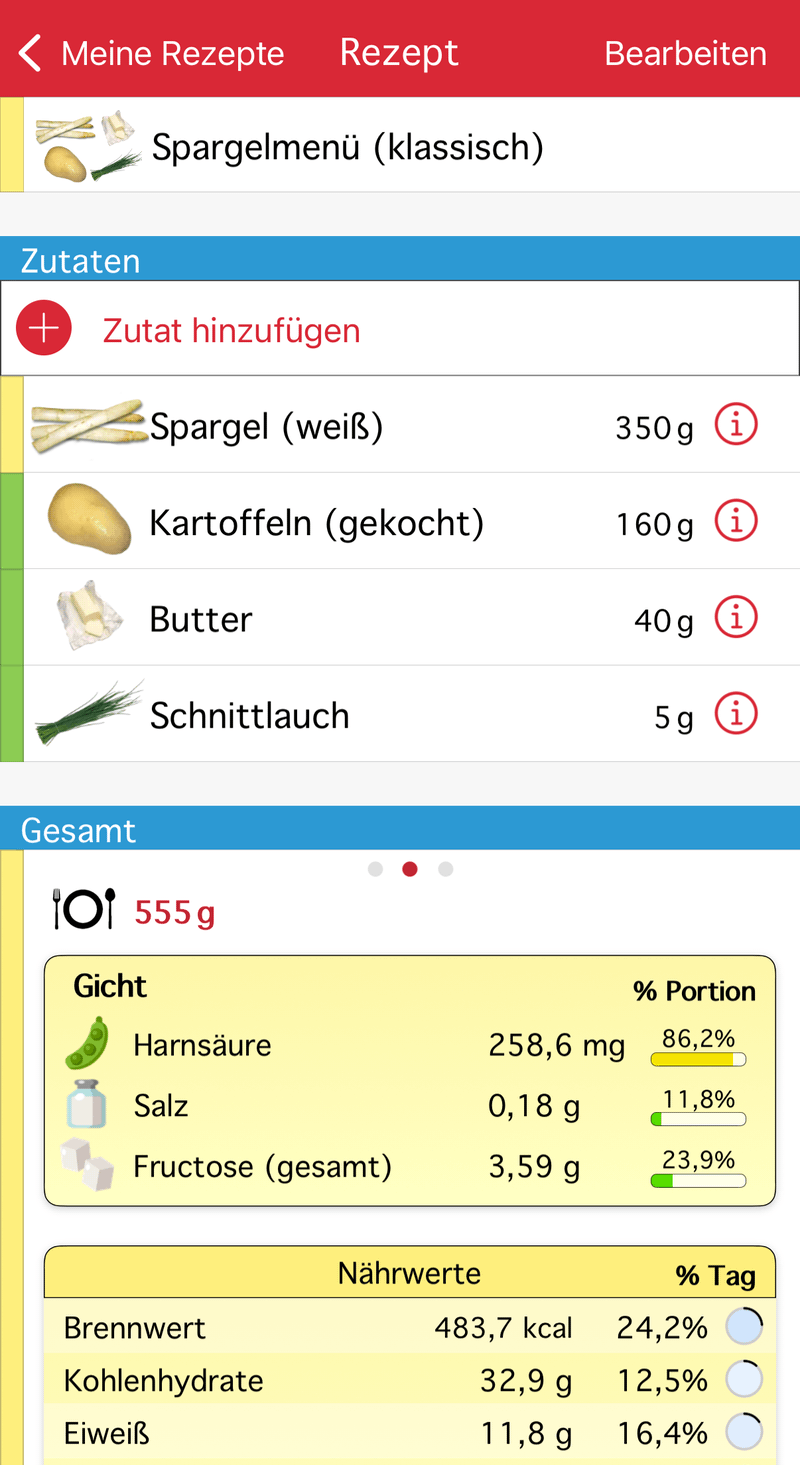 ▲ Abbildung 1: Puringehalt eines klassischen Spargelmenüs [Quelle: OxiPur].
▲ Abbildung 1: Puringehalt eines klassischen Spargelmenüs [Quelle: OxiPur].
Mit der beschriebenen Mahlzeit nimmt man über 60 % der maximal empfohlenen Tagesmenge von 500 mg Harnsäure zu sich und liegt auch deutlich über der Menge, die man mit einer Portion aufnehmen sollte. Wenn man sich nur diese Werte ansieht, ist es nur zu verständlich, warum so häufig vom Spargelverzehr bei Gicht abgeraten wird.
Mittlerweile zeigen viele Studien, dass die Purine im Spargel, ebenso wie in anderen purinreichen Gemüsesorten auch, in der Wirkung nicht mit der Wirkung von tierischen Purinen vergleichbar sind. Es konnte gezeigt werden, dass im Spargel Stoffe enthalten sind, die regulierend auf den Purinstoffwechsel wirken und die Ausscheidung von Harnsäure über den Urin erhöhen. Doch erst jetzt wird langsam der zugrunde liegende Wirkmechanismus besser verstanden.
Der Verzehr von grünem und weißem Spargel steigert den Harnsäurespiegel im Blut deswegen nur wenig und erhöht auch nicht das Risiko für Gicht. Noch vor zehn Jahren lautete die Empfehlung auf Spargel zu verzichten. Heute weiß man aber, dass es nicht nur auf den absoluten Puringehalt einer Mahlzeit ankommt, sondern auch auf die Art der Purine und auf viele weitere Faktoren, die die Harnsäureausscheidung begünstigen oder hemmen können.
Wenn Sie von Gicht betroffen sind, müssen Sie nicht komplett auf den Verzehr von Spargel verzichten. Man kann ihn sich ruhig ab und zu gönnen, aber vielleicht besser nicht so, wie auf unserem Artikelfoto, sondern bewusst als vegetarische Mahlzeit. Wenn der Spargel als Beilage zu einem Fleisch- oder Fischgericht gegessen wird, sieht die Betrachtung nämlich ganz anders aus: Mit Fisch kombiniert, werden Sie auf jeden Fall eine kritische Menge an Harnsäure zu sich zu nehmen! Dafür sorgt dann allerdings eher der Fisch als der Spargel.
[Update 12.02.2026]: Wir haben den Artikel überarbeitet.
 Unsere App OxiPur stellt Ihnen verlässliche Informationen zur Verfügung, mit denen Sie spielend leicht Ihre Ernährung umstellen können. Erhältlich im App Store!
Unsere App OxiPur stellt Ihnen verlässliche Informationen zur Verfügung, mit denen Sie spielend leicht Ihre Ernährung umstellen können. Erhältlich im App Store!
Artikel teilen
Zurück zum Blog
Quellen:
Bild:
Photo by Stefan Schauberger on Unsplash

Welche Inhaltsstoffe machen Spargel so wertvoll?
Was viele nicht wissen: Grüner und weißer Spargel stammen eigentlich von der gleichen Pflanze. Wird der Spargel geerntet, solange der Trieb noch unter der Erde ist, bleibt er weiß. Sobald der Trieb mit Sonnenlicht in Kontakt kommt, verfärbt er sich grün. Der Anbau von weißem Spargel ist sehr aufwändig, deswegen wird in vielen Ländern der Erde hauptsächlich grüner Spargel gegessen.
Beide Varianten des Spargels sind sehr gesund, da sie sehr ballaststoffreich sind und viele Vitamine und Mineralstoffe enthalten – hier sind besonders die Folsäure, B-Vitamine, Vitamin C und Kalium hervorzuheben. Der grüne Spargel enthält eine höhere Konzentration an gesundheitsförderlichen Flavonoiden, da er sich – ohne Schutz des Bodens – vor vielen Umwelteinflüssen schützen muss. Diese sekundären Pflanzenstoffe haben starke antioxidative und entzündungshemmende Eigenschaften.
Spargel hat auch einen niedrigen glykämischen Index und einen für Gemüse vergleichsweise hohen Eiweißgehalt. Der Puringehalt ist im Vergleich zu anderen Gemüsesorten aber tatsächlich sehr hoch, vor allem wenn man berücksichtigt, dass man ihn hierzulande in relativ großen Portionen verzehrt.
Wieviel Purine enthält eine klassische Spargelmahlzeit?
Spargel ist ein sehr vielseitiges Gemüse und lässt sich wunderbar für die unterschiedlichsten Gerichte verwenden. Ein klassisches Spargelmenü besteht aus folgenden Zutaten:
- 350 g weißer Spargel
- 160 g Kartoffeln (gekocht)
- 50 g Butter oder Sauce Hollandaise
- 5 g Schnittlauch
- Salz
Wie kann ich den Puringehalt einer Mahlzeit überprüfen?
Den Puringehalt kann man ganz einfach mit dem Purinrechner in der App OxiPur herausfinden. Doch die App kann noch wesentlich mehr: man kann sich nicht nur einen Überblick über die Purinmenge (ausgedrückt als Harnsäureäquivalente) verschaffen, sondern erhält auch gleichzeitig einen Überblick über alle anderen Inhaltsstoffe des Spargelmenüs. Für unser Menü von oben sieht das dann so aus:

Mit der beschriebenen Mahlzeit nimmt man über 60 % der maximal empfohlenen Tagesmenge von 500 mg Harnsäure zu sich und liegt auch deutlich über der Menge, die man mit einer Portion aufnehmen sollte. Wenn man sich nur diese Werte ansieht, ist es nur zu verständlich, warum so häufig vom Spargelverzehr bei Gicht abgeraten wird.
Ernährung bei Gicht: Warum tierische und pflanzliche Purine nicht vergleichbar sind
Mittlerweile zeigen viele Studien, dass die Purine im Spargel, ebenso wie in anderen purinreichen Gemüsesorten auch, in der Wirkung nicht mit der Wirkung von tierischen Purinen vergleichbar sind. Es konnte gezeigt werden, dass im Spargel Stoffe enthalten sind, die regulierend auf den Purinstoffwechsel wirken und die Ausscheidung von Harnsäure über den Urin erhöhen. Doch erst jetzt wird langsam der zugrunde liegende Wirkmechanismus besser verstanden.
Der Verzehr von grünem und weißem Spargel steigert den Harnsäurespiegel im Blut deswegen nur wenig und erhöht auch nicht das Risiko für Gicht. Noch vor zehn Jahren lautete die Empfehlung auf Spargel zu verzichten. Heute weiß man aber, dass es nicht nur auf den absoluten Puringehalt einer Mahlzeit ankommt, sondern auch auf die Art der Purine und auf viele weitere Faktoren, die die Harnsäureausscheidung begünstigen oder hemmen können.
Muss Spargel bei Gicht auf die Verbotsliste?
Wenn Sie von Gicht betroffen sind, müssen Sie nicht komplett auf den Verzehr von Spargel verzichten. Man kann ihn sich ruhig ab und zu gönnen, aber vielleicht besser nicht so, wie auf unserem Artikelfoto, sondern bewusst als vegetarische Mahlzeit. Wenn der Spargel als Beilage zu einem Fleisch- oder Fischgericht gegessen wird, sieht die Betrachtung nämlich ganz anders aus: Mit Fisch kombiniert, werden Sie auf jeden Fall eine kritische Menge an Harnsäure zu sich zu nehmen! Dafür sorgt dann allerdings eher der Fisch als der Spargel.
[Update 12.02.2026]: Wir haben den Artikel überarbeitet.
 Unsere App OxiPur stellt Ihnen verlässliche Informationen zur Verfügung, mit denen Sie spielend leicht Ihre Ernährung umstellen können. Erhältlich im App Store!
Unsere App OxiPur stellt Ihnen verlässliche Informationen zur Verfügung, mit denen Sie spielend leicht Ihre Ernährung umstellen können. Erhältlich im App Store!Artikel teilen
Zurück zum Blog
Quellen:
- Yu, K.H.; See, L.C.; Huang, Y.C.; Yang, C.H.; Sun, J.H. Dietary factors associated with hyperuricemia in adults. Semin. Arthritis Rheum. 2008, 37, 243–250.
- Zgaga, L.; Theodoratou, E.; Kyle, J.; Farrington, S.M.; Agakov, F.; Tenesa, A.; Walker, M.; McNeill, G.; Wright, A.F.; Rudan, I.; et al. The association of dietary intake of purine-rich vegetables, sugar-sweetened beverages and dairy with plasma urate, in a cross-sectional study. PLoS ONE 2012, 7, e38123.
- Lyu, L.C.; Hsu, C.Y.; Yeh, C.Y.; Lee, M.S.; Huang, S.H.; Chen, C.L. A case-control study of the association of diet and obesity with gout in Taiwan. Am. J. Clin. Nutr. 2003, 78, 690–701.
- Choi, H.K.; Atkinson, K.; Karlson, E.W.; Willett, W.; Curhan, G. Purine-rich foods, dairy and protein intake,
- and the risk of gout in men. N. Engl. J. Med. 2004, 350, 1093–1103.
- Sun, Y.; Sun, J.; Zhang, P.; Zhong, F.; Cai, J.; Ma, A. Association of dietary fiber intake with hyperuricemia in U.S. adults. Food Funct. 2019, 10, 4932–4940.
- Aihemaitijiang, S.; Zhang, Y.; Zhang, L.; Yang, J.; Ye, C.; Halimulati, M.; Zhang, W.; Zhang, Z. The Association between Purine-Rich Food Intake and Hyperuricemia: A Cross-Sectional Study in Chinese Adult Residents. Nutrients 2020, 12, 3835.
- Y. Zhang et al., The mature stem of green Asparagus as a potential dietary supplement for hyperuricemia: Asparagus ameliorates hyperuricemia by regulating hepatic uric acid metabolism and renal uric acid excretion, Food Chemistry: X 33 (2026),103482
Bild:
Photo by Stefan Schauberger on Unsplash
![[Blog]](../../rw_common/images/baliza_logo_retina.png)
